がん治療センター
膵臓がん
膵臓とは
長さ15cm程度で右側が太く左側が細い、昔の銃のような形をした臓器です。様々な消化酵素を含む膵液を分泌する外分泌細胞とインスリンをはじめとしたホルモンを分泌する内分泌細胞にわかれています。後腹膜臓器と言われ、がんができた場合も症状が出にくく、発見が遅れる事が多いのが問題となります。膵臓がんのできやすい危険因子としては、膵臓がんの家族歴、糖尿病、慢性膵炎、喫煙などが知られています。
緑の部分が膵臓。胃の裏に隠れている。
緑の部分が膵臓
膵臓がんの病態
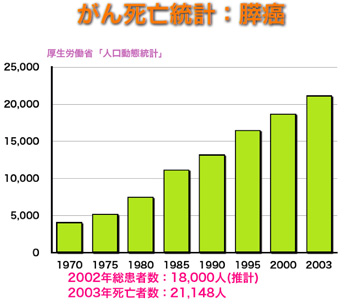
膵臓がんは通常、膵管由来の浸潤性膵管がんを指します。線維性間質と神経周囲浸潤などが特徴とされ、周辺の膵管には種々の異型度の異型上皮を認め、そうした異型上皮由来の発がんが考えられています。膵がんは男性のがんによる死亡の第5位、女性では第6位の原因となっており、年間2万3千人の患者さんが発生しています。わが国では現在、膵がんになった人の数が増加傾向にあります。膵がんの治療成績は他のがんと比較して、年齢調整罹患率と年齢調整死亡率が大変近づいており、残念ながら診断されてから亡くなるまでの期間が短く、治療の困難な病気の一つです。その原因として、診断時に80%以上の患者さんはすでにStageIVの進行度であることがあげられます(がんが進行した状態で見つかることが多い)。膵がんの臨床症状は腹痛が40%で最も多く、次いで黄疸が15%の患者さんにみられます。その他に腰背部痛や体重減少がありますが、18%が無症状とされています。一方、約半数の患者さんでは膵がん発症の2年以内に糖尿病の発症がみられます。しかしこれらの症状は必ずしも膵がんに特有でなく、残念ながら、臨床症状だけから膵がんを早い段階で発見することは容易でありません。
診断方法について
血液検査
膵がんによって膵液の流れ道である主膵管が狭窄すると、血液中にアミラーゼやエラスターゼ1といった膵臓から分泌される消化酵素が、20‐30%の患者さんで上昇することがあります。 そのほかには、胆管が狭窄するとビリルビン、アルカリフォスファターゼ(ALP)、γ‐GTなどの胆道系酵素の上昇、AST、ALTなどの肝障害がみられます。 また、膵がんで上昇する代表的な腫瘍マーカーにはCA19‐9、CEA、Dupan‐2などがあります。膵がん患者さんにおける各腫瘍マーカーの陽性率はCA19‐9が70‐80%、CEAは55‐62%、Dupan‐2では48%と報告されていますが、最も感度の高い腫瘍マーカーであるCA19‐9でも2cm以下の比較的小さな膵がんでの陽性率は50%程度であり、また胆石などによる胆汁うっ滞でも上昇することがあります。 腫瘍マーカーの陽性率は進行がんを除けば低く、現存する腫瘍マーカーでは、残念ながら膵がんの早期発見にはあまり役に立ちません。
画像検査
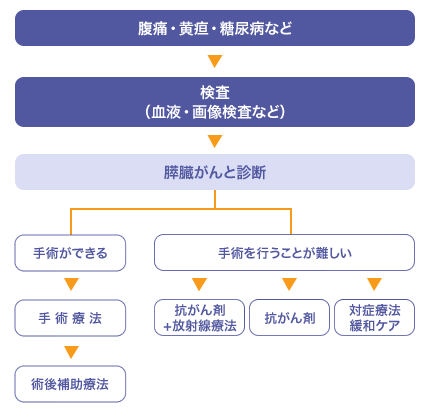
臨床症状、血液検査などから膵がんが疑われた場合は、次に画像検査を行うことになります。 画像検査には超音波検査(US)、コンピュータ断層撮影(CT)、磁気共鳴画像(MRI)、超音波内視鏡検査(EUS)、内視鏡的胆管膵管造影法(ERCP)、ポジトロン断層撮影(PET)、血管造影などがあります。 膵がんの診断では通常、複数の画像診断を組み合わせて行います。特に早期のもの、径の小さな腫瘍では、一つの画像診断で確定診断を得ることはなかなか困難です。 画像診断の施行に当たっては低侵襲な検査、合併症の少ない検査から行うのが原則です。USは低侵襲で簡便であり、繰り返し行えるため、膵がんの診断法においてファーストステップの検査法と位置づけられています。しかし、脂肪や消化管などのガスの多い人では観察不良となることがあり、また、解剖学的に盲点があり、特に膵尾部は多くの場合、観察不良です。そのため、腫瘍の検出率が低いため、主膵管拡張やのう胞などの間接所見も重要で、これらの異常所見が認められた場合は、次の画像検査(主にCT)を行うことが勧められます。 少数の画像診断で確定診断を得ることができれば、他の画像診断は省かれることもあります。危険因子を複数個お持ちの方は、数ヶ月に1度の定期的なスクリーニング検査が必要です。
病期診断
膵がんの治療方法、治療成績は診断時の進行度により大きく異なります。
| StageI | 膵がんが膵臓内にとどまっており、大きさが2cm以内。 |
|---|---|
| StageII | 膵がんが膵臓内にとどまっており、大きさが2cmより大きい。 |
| StageIII | 近くのリンパ節に転移があるか、膵臓のまわりの臓器に浸潤している場合。 |
| StageIVa | 遠隔転移はないものの、膵臓のまわりの門脈、上腸間膜動脈、腹腔動脈と呼ばれる大血管、あるいは神経叢に浸潤している場合。 |
| StageIVb | 遠隔転移はないものの、膵臓のまわりの門脈、上腸間膜動脈、腹腔動脈と呼ばれる大血管、あるいは神経叢に浸潤している場合の条件に、さらに2群のリンパ節転移がある場合や、腫瘍の大きさにかかわらず肝臓・腹膜、あるいは3群のリンパ節転移がある場合。 |
治療方法
切除手術療法
切除手術療法は、がん細胞を残さずに切除が行えると予想される患者さんが対象となります。 治療前の検査で遠隔転移、主な動脈へのがん浸潤、膵外神経叢への浸潤がないと判断された場合です。StageIVaまでの膵がんが対象と考えられます。 手術療法では膵臓の原発病巣とともに周囲のリンパ節や膵外神経叢を切除します。がんが膵頭部にある場合には、膵臓、十二指腸、胆管、胆嚢、胃の一部などを切除する亜全胃温存膵頭十二指腸切除術が行われます。 がんが膵体尾部にある場合には、膵臓の左半分と脾臓を合併切除する膵体尾部切除術が行われます。 遠隔臓器に転移があるなどの理由で膵切除を行ってもがん細胞が残ると予想される場合は、手術適応がないため、それ以外の治療法を選択します。
がんが膵体尾部にある場合には、膵臓の左半分と脾臓を合併切除する膵体尾部切除術が行われます。
遠隔臓器に転移があるなどの理由で膵切除を行ってもがん細胞が残ると予想される場合は、手術適応がないため、それ以外の治療法を選択します。
放射線療法
放射線療法は、放射線でがんの進行を制御する治療です。そのため、放射線を照射できない部位が残る場合には放射線療法の適応はないことになります。 このような場合は、体内にある全部の部位のがんを対象にした化学療法の適応になります。 放射線療法は膵臓の病巣を中心に放射線を複数日に分けて照射する治療です。多くの場合、放射線の効果を強めるために少量の抗がん剤を同時に使用するので、化学放射線療法という場合もあります。併用する抗がん剤は5‐FU(フルオロウラシル)またはジェムザール(塩酸ゲムシタビン)が多く用いられます。 膵がんでは体の外から放射線を照射する体外照射が主となる放射線治療であり、1回線量1.8Gy,総線量50.4Gy(週5回、計28回)の照射が最も多く行われています。また、1回線量2.0‐3.0Gy,総線量40‐45Gyの照射も行われています。 放射線治療の適応となる局所進行膵がんであっても、画像診断でとらえられない小さな遠隔転移がすでに生じていることも少なくなく、また、放射線治療によって元の病巣が制御されていても遠隔転移が認められることも多く、膵がんの場合は放射線治療のみでの治療には限界があると考えられ、放射線療法と化学療法を組み合わせた治療が一般的に行われます。
化学療法
化学療法とは抗がん剤を用いた治療法で、手術や放射線治療と大きく異なる点は全身的な治療であることです。 膵臓以外の臓器、例えば肝臓や肺に転移がある場合や、膵がんの手術後に再発した場合に化学療法を選択します。
一般に化学療法を行える条件は、全身状態がある程度良好であり、心臓、肝臓、肺、骨髄の機能がある一定のレベル以上に保たれていなければなりません。膵がんは抗がん剤が効きにくいといわれており、以前は5‐FUが点滴や静脈注射でよく使われてきました。5‐FUを他の薬と一緒に用いる多剤併用療法も数多く試みられましたが、いずれも明らかな効果を示すには至りませんでした。ジェムザール(塩酸ゲムシタビン)はわが国では2001年に保険で認められた新しい薬で、5‐FUよりも膵がんに対して優れた効果を現すことが示されました。
また、2006年8月にはティーエスワン(TS‐1)が保険適用を受け、2011年にはジェムザール+エルロチニブ、2013年にFOLFIRINOX(フルオロウラシル、レボホリナート、イリノテカン、オキサリプラチン)、2014年にジェムザール+nab-paclitaxel が承認されました。ジェムザール、FOLFIRINOX、ジェムザール+nab-paclitaxel は点滴治療で、ティーエスワンは内服の治療となります。
治療別の成績
治療別の成績は切除術、非切除でわけます。
切除術の成績
StageI,II :5年生存率は50‐60%、生存期間中央値(50%の患者さんが生存した時間)は60‐80ヶ月で、半分以上の患者さんが5年生存することができます。 StageIIIでは5年生存率は27.2%、生存期間中央値は22.8ヶ月で、2年以内に約半数の患者さんが亡くなってしまいます。 StageIVaでは生存期間中央値が13.7ヶ月、5年生存率は11.0%、 StageIVbは生存期間中央値は8.3ヶ月、5年生存率は3.9%と大変不良な成績となっています。
非切除時の治療成績
StageIVaで高度な大血管浸潤のため切除不能であった場合には生存期間中央値は11.5ヶ月、一年生存率が39.6%、StageIVb全体では、生存期間中央値が4.1ヶ月、1年生存率は9.3%と不良な成績です(日本膵臓学会 膵がん登録報告2007より引用)。 そのためがんを制御する治療だけでなく、がんによって起こる症状をとる支持療法も大切になります。膵がんでは胆管がつまって胆汁が排泄されず、不要な黄色色素(ビリルビン)が体内にたまると黄疸になります。そのため、つまった部分の上流側に管を留置して胆汁を排泄する必要があります。 内視鏡を用いて経乳頭的に行う方法と局所麻酔で経皮経肝的に行う方法があります。患者さんの全身状態やがんの進展具合をみて最良の方法を選択します。 また、膵がんでは病巣が膵臓の近くの神経に浸潤するため、腹痛や背部痛などの疼痛を伴うことが多く、鎮痛剤などによる治療の併用を行います。
治療スタッフ
当院では、まず膵がんの診断、内科的治療を行い、手術適応のある場合は外科へ紹介し、放射線療法を併用する場合は放射線科と連携して治療を行っています。化学療法は化学療法外来と連携し、外来化学療法を行っています。


