診療科・部門一覧

- > 診療科・部門一覧
- > 血管外科
血管外科
当科の特徴
 一般外科の一部門であった血管外科は、2013年春より心臓血管・大動脈センターの一員として循環器内科、心臓血管外科とともに診療にあたる体制となりました。2016年度より血管外科は伊東啓行(主任部長)と岡留淳(部長)の2人体制で、入院患者さんの診療においては、これに外科後期研修医、初期研修医が加わっています。外来診療日は水曜(伊東・岡留)・金曜(伊東)です。
一般外科の一部門であった血管外科は、2013年春より心臓血管・大動脈センターの一員として循環器内科、心臓血管外科とともに診療にあたる体制となりました。2016年度より血管外科は伊東啓行(主任部長)と岡留淳(部長)の2人体制で、入院患者さんの診療においては、これに外科後期研修医、初期研修医が加わっています。外来診療日は水曜(伊東・岡留)・金曜(伊東)です。
血管外科では閉塞性動脈硬化症をはじめとする動脈閉塞性疾患、胸部・腹部大動脈瘤をはじめとする動脈瘤、下肢静脈瘤や深部静脈血栓症をはじめとする静脈疾患を主として取り扱っていますが、その他にも透析用内シャントのトラブルや血管外傷など、さまざまな血管疾患を診療しています。別ページに診療実績を示しますが、動脈疾患に関しては典型的な外科的血行再建術に加えて、血管内治療、及びこれらを組み合わせたいわゆるハイブリッド治療を積極的に行っています。静脈疾患に関しては下肢静脈瘤に対する大伏在静脈レーザー焼却術を中心に最新の治療を行っています。
腹部大動脈瘤・腸骨動脈瘤
腹部大動脈瘤・腸骨動脈瘤に対しては2009年4月以降、全症例数の85%以上にあたる年間60例以上を低侵襲的なステントグラフト留置術(Endovascular Aortic Repair: EVAR)にて治療しています。2022年も腹部大動脈・腸骨動脈ステントグラフト留置症例は67例と、90%以上の症例に対して適用しました。いわゆる解剖学的適応(Instruction for Use)から外れている症例に対しても、実施可能と判断した症例ではEVARで治療していますが、経験症例数の増加とともに追加治療を行った症例、少ない症例数ながらも術後破裂症例も散見されるようになり、70歳未満のリスクの少ない患者さんでは、基本的には通常の人工血管置換術を第1選択と考えています。
また、腹部大動脈瘤破裂・切迫破裂になどの緊急症例に対しても24時間対応可能であり、緊急EVARを第1選択として治療にあたり、80%以上の救命率を得ています。
腹部大動脈瘤破裂に対する緊急EVAR
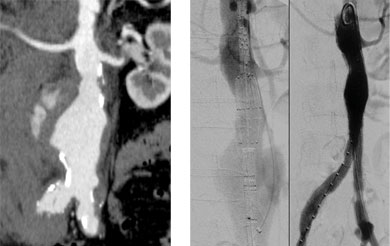
(左)腹部大動脈瘤破裂。CT撮影後よりショックとなる。
救急搬入後約100分で手術開始
(右)Zenith Flexを用いた緊急EVAR。
手術時間90分。術後10日で退院
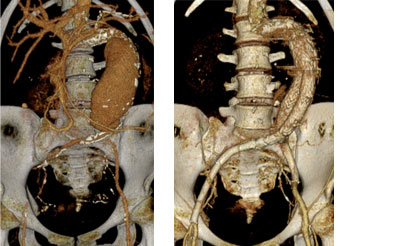
右外腸骨動脈閉塞を合併した腹部大動脈瘤に
対するステントグラフト留置術前後
胸部大動脈瘤・大動脈解離(心臓血管外科との共同治療)
2012年より本格的に開始した胸部大動脈ステントグラフト留置術(Thoracic Endovascular Aortic Repair, TEVAR)症例に関しては、緊急開胸手術への移行の可能性があることや、周術期の管理に習熟していることから心臓血管外科症例として血管外科・放射線科チームと共同して実施する体制をとっています。すなわち、胸部大動脈疾患に関しては心臓血管外科チームと十分な検討のもと、最も適切な治療法を考え、必要に応じて頸部分枝のバイパスを併施することで、TEVARの適応を拡大し、低侵襲的治療を行っています。2022年には25例のTEVARを施行しました。TEVARとその周辺手技がルーチン化し、また一部のTEVARデバイスは院内在庫を置くことも可能となり、緊急症例であってもスムーズに治療が行える体制が整っています。
破裂や腹部臓器血行障害をきたすような急性B型大動脈解離に対しても、最新の治療ガイドラインに従い、緊急TEVARを行い、エントリー閉鎖、真腔の拡大を図ることで良好な結果を得ています。また、そのような合併症がないB型解離に対しても大動脈径が大きいなど、適応があると考えられる症例に対しては、大動脈解離発症後亜急性期にTEVARを施行し、エントリー閉鎖を行っています。当院は腹部・胸部大動脈ステントグラフトの指導医が常勤する数少ない病院のひとつとなっています。
B型大動脈解離亜急性期におけるTEVAR
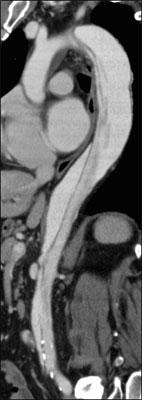
下行大動脈径45mm
真腔狭小を伴うB型解離
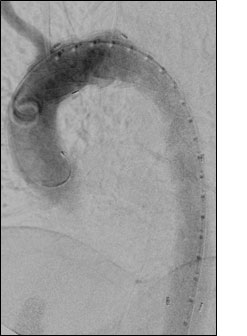
発症後3ヶ月にTEVAR
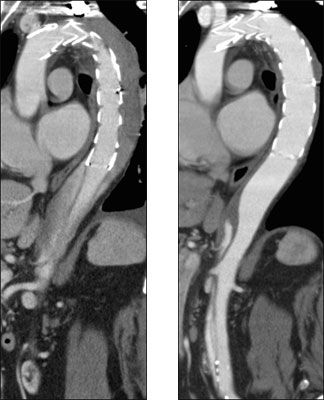
(左)術後1週間、胸部解離腔はすでに血栓化
(右)術後4ヶ月、胸部解離腔は消退し、真腔も拡大
末梢動脈閉塞性疾患
近年術中血管造影・血管内治療を併用する症例が増加しています。動脈閉塞性疾患に関しては循環器内科、放射線科と毎週合同カンファレンスを行い、最適な治療を検討、両科の協力のもとに治療を進めています。特に治療適応に関して、安易な選択を行わないよう、厳密に検討するようにしています。
センター化によって、末梢動脈閉塞性疾患に対する血管内治療は文字どおり、合同で治療にあたる機会が増加し、それに伴い症例の集積も一元化することとしました。その結果症例件数も右肩上がりに増加しつつあります。この中には通常の経皮的治療に加えて、大腿動脈内膜摘除(Thromboendoarterectomy, TEA)、あるいはバイパス術と同時に血管内治療を施行した、いわゆるハイブリッド治療症例も含まれており、病変に応じて最適と思われる治療戦略を選択しています。
さらに虚血性潰瘍などを伴う重症虚血肢症例では、血行再建と同時に形成外科チームによるデブリードマンを行う体制を確立させており、手術室内はもちろん、血管造影室でも対応可能となりました。このような血管内治療、下腿・足部バイパス、創傷ケア、フットケアといった集学的な治療体制は当院心臓血管センターにおける大きな特徴となっています。
静脈疾患
下肢静脈瘤に関しても当院では大伏在静脈レーザー・ラジオ波焼却術を市内の総合病院としてはいち早く導入しました。静脈瘤の治療に関しては適応を重視し、詳細な超音波検査のもと、伏在静脈焼灼術・抜去術を適切に使い分けています。現在は大伏在静脈レーザー・ラジオ波焼却術の日帰り治療にも対応しています。


